研修医の先生におすすめの皮膚科の医学書を教えてもらいました。
この本は皮膚科の臨床推論の本ですね。イメージは志水太郎先生が提唱されているPivot and clusterでしょうか。
触れている内容は基本的ですが、皮疹の見方が変わりました!ツルツル!ざらざら!
以下、簡単なまとめです。
---------------------------------------------------------------------------------
紅斑
赤い皮疹は紅斑と認識する
表面がざらざら(鱗屑)かツルツルか
表面がツルツルならおして消える(紅斑)か消えないか(紫斑)
ざらざらは湿疹、ツルツルは薬疹(極論)
表面がざらざら(鱗屑)の紅斑
表皮の炎症
Pivot:湿疹(39%)
Cluster:皮膚感染症(白癬(13%)が代表)、皮膚悪性腫瘍(4%)(Bowen病や乳房外Paget病などが代表)、炎症性角化症(5%)
common,criticalの観点から鑑別の順番としては①白癬⇨②湿疹⇨③皮膚悪性腫瘍となる
実際には①直接検鏡⇨②(白癬でなければ)ステロイド外用⇨③(治らなければ)皮膚生検の流れとなる

アトピー性皮膚炎(湿疹) - 14. 皮膚疾患 - MSDマニュアル プロフェッショナル版

体部白癬(ぜにたむし) - 17. 皮膚の病気 - MSDマニュアル家庭版

ボーエン病 - 14. 皮膚疾患 - MSDマニュアル プロフェッショナル版

乾癬 - 14. 皮膚疾患 - MSDマニュアル プロフェッショナル版
湿疹の分類
湿疹は①名前がついた湿疹と②名前がない湿疹に分けられる
名前がついた湿疹は①原因のわかる湿疹と②原因のわからない湿疹に分けられる
①原因のわかる湿疹は①病因による病名と②部位による病名と③年齢による病名と④特徴的な臨床像による病名に分けられる
病因による病名:皮脂欠乏性湿疹、うっ滞性皮膚炎
部位による病名:手湿疹、おむつ皮膚炎、口囲湿疹、間擦性湿疹、汎発性湿疹
年齢による病名:乳児湿疹
特徴的な臨床像による病名:アトピー性皮膚炎、脂漏性皮膚炎、貨幣状湿疹、異汗性湿疹、Vidal苔癬
名前がない湿疹は①アレルギー性機序(Ⅳ型アレルギー)と②刺激性機序(摩擦や乾燥、汗など複合因子が多い)に分けられる
皮膚真菌症
真菌の種類:白癬(85.1%)、カンジダ(11.2%)、マラセチア(3.5%)
⇨臨床現場で出会うのはほとんど白癬
白癬の種類:足白癬(57%)、爪白癬(28%)、体部白癬(7%)、股部白癬(6%)、その他(手白癬、頭部白癬)
⇨白癬は高温多湿を好む、体部白癬を見た時には必ず足を診察する
直接検鏡の方法
準備
・顕微鏡
・KOH溶液
・スライドガラス
・カバーガラス
・アドソン鉗子
手順
・病巣部の角層を剥離してスライドガラスに載せる
・カバーガラスをかける
・カバーガラスとスライドガラスの隙間にKOH溶液を浸透させる
・穏やかに加湿して角層を溶解する
・顕微鏡で観察する
注意事項
・どの部位から採取すると菌が見つかりやすいかを知る:周囲の鱗屑
・菌要素とそうでないものを的確に判断する:真菌は分岐しながら比較的真っ直ぐに伸びやや緑がたった光沢ある糸状の構造でくびれはあるが太さは均一で境界は鮮明、衣類の繊維などは境界が不鮮明であったり太さが歪であったりする
検鏡できない場合
湿疹と白癬を迷う場合で検鏡できない時にはステロイド外用を使ってみる
理由は
・抗真菌薬を使用した場合、湿疹は治らないし、白癬でも抗真菌薬の接触皮膚炎を起こす場合があり、治らなかった時に湿疹なのか白癬なのかわからない
・ステロイド概要は湿疹であれば治癒する、白癬の場合炎症を抑えることにより一時的によくなる場合があるが1-2週で白線が増殖して増悪するためその場合検鏡をして白癬と診断する
・一度抗真菌薬を使用すると、後で検査した時に真菌を検出できなくなる
⇨原則:白癬の存在を確認しないまま抗真菌薬を処方しない
皮膚悪性腫瘍
湿疹に対してステロイド外用を2週使用して治癒しない場合に考える
表皮内癌として日光角化症、Bowen病、乳房外Paget病など、皮膚T細胞リンパ腫として菌状息肉症の初期などが斑状病変を形成し湿疹と鑑別が難しいことがある
日光角化症:長期にわたる紫外線暴露により誘発される、高齢者の露光部、特に顔面に好発する
Bowen病:HPVとの関連が言われるが病因は不明、体感部や城下氏の非露光部に発生する
乳房外Paget病:アポクリン汗腺への分化を示す表皮内癌、外陰部や肛門周囲に生じる、比較的境界明瞭な不規則性の紅斑を呈することが多く鱗屑や痂皮、びらんを伴う(真菌症を合併していることもあり、検鏡で菌が見えても否定できず、難治性の外陰部の紅斑を見たら必ず鑑別にあげる)
ステロイド外用2週間で湿疹が治らない時
①診断が間違っている:悪性腫瘍、真菌症の偽陰性(検鏡の15%)
②原因が除去されていない:接触性皮膚炎
③塗り方が間違っている(最多):外用薬の正しい使い方は正しい量・正しい期間・正しい強さ
正しい量:FTU(Finger tip unit)[示指の先端から第一関節までチューブを押し出した量(0.5g)]で手のひら2枚分
正しい期間:赤みや痒みは比較的すぐによくなるが皮膚のごわつきが残ることが多い、硬さがなくなるまでは数日間は続ける、1-2週でよくなる
※アドヒアランスをあげる工夫
①再診予約を入れる
②ステロイドに関する適切な説明:特に副作用に対する説明
③外用薬の種類を変える:メーカーだけでも、特に病院が変わるタイミング
④塗り方を実演する
炎症性角化症
乾癬(4.4%)、扁平苔癬(0.3%)、その他(0.6%)など
⇨臨床でcommonかつ重要なのは乾癬
乾癬:最も一般的なのが尋常生乾癬、その他関節症状を主体とするものなどいくつかの亜型がある、銀白色の厚い鱗屑が付着する紅斑で肘や膝など刺激を受けやすい部位に好発する、軽症であればステロイド外用薬でカバーできるが重症では治療のオプションが下記のように増えるため皮膚生検で診断を確定する
乾癬治療オプション
・紫外線治療
・PDE4阻害薬
・免疫抑制薬
・生物学的製剤
表面がツルツルで境界が明瞭の紅斑(真皮の病変)
表面がツルツルの紅斑を見た場合には、境界が明瞭(真皮)か境界が不明瞭(皮下組織)かで分ける
表面がツルツルで境界が明瞭の場合、皮膚の外側(表皮)に病変がなく、内側(真皮)だけに病変がある状態
⇨原因物質が血流に乗って皮膚に到達した内因性、全身性の病態
⇨中毒疹:ゴミ箱診断的に使われることが多いが、さまざまな疾患の鑑別が必要な病態と認識することが重要
※初期や回復期の蕁麻疹との鑑別が重要、ツルツルの紅斑を見たらまず中毒疹と蕁麻疹を分類する(中毒疹との鑑別点は皮疹の持続期間)
Pivot:薬疹
Cluter:感染症、膠原病(自己免疫疾患/自己炎症性疾患)
ウイルス感染症:麻疹◎、風疹◎、パルボウイルスB19◎、インスリン抵抗性、CO、HHV-6、HHV-7、HIV、エンテロウイルス、蚊媒介(デング、チクングニア、ジカ)
※◎ほとんどの症例で皮疹を生じる
細菌感染症:溶連菌、マイコプラズマ、スピロヘータ(梅毒)、リケッチア(ツツガム、日本紅斑熱)
膠原病:SLE、成人Still病、皮膚筋炎、川崎病、水疱性類天疱瘡


成人Still病
https://minds.jcqhc.or.jp/docs/gl_pdf/G0001020/4/Adult_Stills_Disease.pdf
蕁麻疹
紅斑を伴う一過性、限局性の皮膚の浮腫
中毒疹との鑑別点は皮疹の持続期間
中毒疹:(T細胞が関与するため)数日間持続
蕁麻疹:(マスト細胞が関与するため)短時間で消える、最長24時間
蕁麻疹の原因(意外にアレルギーが少ない)
・Ⅰ型アレルギー(9%)
・アレルギー以外:特発性(感染、ストレス、疲労など)(82%)
蕁麻疹の治療のポイント
①抗ヒスタミン薬は1週間は最低使用する
②抗ヒスタミン薬は眠くならないものを使用する(ビラノア®︎、アレグラ®︎、デザレックス®️など)

蕁麻疹 - 14. 皮膚疾患 - MSDマニュアル プロフェッショナル版
中毒疹の鑑別の進め方
随伴症状での鑑別の進め方
・発熱:感染症(49%)、非感染症(41%)、不明(10%)
⇨決定的ではない
セッティングでの鑑別の進め方
・院内発症:まずは基本的に薬疹を考える
実際の鑑別の進め方
①薬歴がない場合⇨③、④へ
②薬歴があり発熱がない場合⇨薬剤を注視して1-2週経過観察⇨治らなければ③へ
③発熱がある場合⇨薬疹や発熱のある感染症・自己免疫疾患(リケッチアや成人Still病など)を考え精査を行う⇨原因がはっきりしない場合は⑤へ
※精査内容(あくまでざっくり)
ウイルス感染症を麻疹、風疹、EBV調べる。細菌感染症は血液培養陰性を確認する。リンパ節腫脹を診察・画像で確認し必要に応じて生検を検討、成人Still病を意識して除外項目の感染症(敗血症、IMなど)、悪性腫瘍(リンパ腫など)、膠原病(PAN、MR Aなど)を調べる
④薬歴がなく発熱がない場合⇨経過観察可能だが、梅毒や水疱性類天疱瘡などを考える
⇨原因がはっきりしない場合は⑤へ
※梅毒と水疱性類天疱瘡
梅毒:梅毒性バラ疹は中毒疹になる、数週から数ヶ月で自然消退するため必ず原因がはっきりしない中毒疹では問診を行い、必要に応じて抗体検査を行う
水疱性類天疱瘡:70歳代紅斑以降の高齢者に多い、慢性期病院の中毒疹で重要な疾患、初期は中毒疹様の紅斑が主体、一定の期間(平均15.9ヶ月)で水疱が生じる、高齢者ではcommon diseaseであり高齢者での中毒疹では必ず鑑別にあげる
長期間改善しない中毒疹:成人T細胞白血病/リンパ腫(ATLL)を考える
造血幹細胞移植後の中毒疹:急性移植片対宿主病(GVHD)を考える、下痢と高Bil血症を伴う場合に可能性が高い
自然消退する原因がわからない中毒疹:おそらく何らかのウイルス感染
自然消退しない原因がわからない中毒疹:多型慢性痒疹(の初期)など病名がつけられる、ステロイド外用と抗ヒスタミン薬が使われることが多いが効果は乏しい、ステロイドやシクロスポリンの内服は有効だが副作用の懸念がある、最近は紫外線療法に一定の効果があると言われる
薬疹
薬疹の検査
①再投与試験:最も信頼性が高いが、重篤な症状を誘発するリスクが高く実際に行われることは少ない
②パッチテスト:皮疹が出ている時にはできない、陽性率は30-50%
③薬剤誘発性リンパ球刺激試験(DLST):皮疹があってもできる、結果報告まで2週間かかる、陽性率は40%程度、NSAIDs・MTX・TS-1などリンパ球刺激が起こる薬剤は偽陽性となりうる
⇨確実に鑑別できる検査はない
薬疹の問診
・薬剤を摂取してからの期間:4-21日程度、3日以内の発症は少ない
※1-4日前:possible▲
4-14日前:suggestive◎
14-28日前:compatible○
28-56日前:possible▲
57日〜:unlikely△
※以前に使用歴がある場合には3日以内(半日〜)の発症もありうる
⇨1ヶ月以内に使用した薬剤は全て考えるべき
・造影剤の使用は見逃されやすいので忘れずに!検査後5-6日後の発症が多い(1-2日:35%、3-4日:6%、5-6日:43%、7日以降16%)
・その他市販薬、健康食品も確認
・原因薬剤として多いもの:抗菌薬(43%)、抗てんかん薬(22%)、荘園鎮痛薬(18%)
重症薬疹
・皮疹の性状:SjSなどでは真皮に加えて表皮の炎症が加わるが、初期の段階でははっきりしない
・随伴症状:発熱、粘膜症状を伴っているかどうかが重要(皮疹の範囲は診断には関係ない、びらんの範囲は重症度に関係あり)
①SJS:発熱、粘膜病変
②TEN:発熱、粘膜病変、水疱・びらん
③DHIS/DRESS:発熱、肝障害、血球異常(好酸球増多、異型Ly)
④AGEP:発熱、膿疱が多発、血球異常(好中球増多)
表面がツルツルで境界が不明瞭の紅斑(皮下組織の病変)
表面がツルツルの紅斑を見た場合には、境界が明瞭(真皮)か境界が不明瞭(皮下組織)かで分ける
皮下組織の病変を見た場合には、①脂肪組織の病変②体循環の血管の病変③深部組織の
病変(関節(偽痛風など)や骨、筋肉など)を考える
Pivot:蜂窩織炎
Cluster:結節性紅斑、血管炎、静脈うっ滞、急性関節炎
実際には
・病変が単発の場合
関節部で可動時痛・可動制限があれば関節炎
関節部で可動時痛・可動制限がなければ感染症
非関節部であれば感染症か循環障害
まずは感染症として治療
・病変が多発の場合:循環障害、自己免疫障害

写真でみる蜂窩織炎の症状とは~皮膚症状のほかにも発熱などの全身症状もある~ | メディカルノート

結節性紅斑 - 14. 皮膚疾患 - MSDマニュアル プロフェッショナル版
蜂窩織炎を鑑別するための注意点
①病変の数:ほとんどが単発、片側
②関節部:関節炎からの波及かどうかを考える、関節炎では可動時痛と可動域制限がある
③細菌の侵入門戸:外傷や潰瘍、趾間の白癬など
蜂窩織炎が治らない場合に考えるべきこと
・治療が不十分
・診断が間違っている
溶連菌感染後のASO陽性化率
・1週後:30%
・2週後:50%
・3週後:70%
・4週後:90%
循環障害
蜂窩織炎との鑑別が重要になるのは静脈障害⇨難治性蜂窩織炎を見た時に時は静脈瘤を調べた方が良い
機序:①皮下組織を走行している皮静脈に静脈周囲炎が引き起こされる。脂肪組織の血行障害により脂肪細胞が壊死し皮下組織の炎症が起こる⇨②真皮上層で毛細血管が障害され、酸素や栄養の拡散が行われなくなる。組織が虚血状態になり、皮膚のバリア機能が破綻する⇨③外来刺激に対する反応性が高まり、湿疹病変を形成しやすくなる
治療:弾性包帯、弾性ストッキング、適度な運動、(下肢静脈瘤がある場合は)硬化療法、手術
自己免疫疾患
皮下組織の病変を及ぼす自己免疫疾患は脂肪組織の炎症と血管の炎症がある
脂肪組織の炎症:結節性紅斑
両側、特に下肢の病変を生じる
原因としては
海外:①特発性(55%)、②感染症(28-48%)、③サルコイドーシス(11-25%)、④薬剤(3-10%)、⑤妊娠性(2-5%)、⑥炎症性腸疾患(1-4%)
日本:①特発性(58%)、②感染症(16%)、③ベーチェト病(16%)、⑤炎症性腸疾患(8%)、⑥大動脈炎(3%)
治療:自然警戒を待つ、NSIADs、ステロイド全身投与
血管の炎症:結節性多発動脈炎
発熱、関節痛、心臓、腎臓、呼吸器、消化器症状などの全身型と皮膚限局型がある
皮膚型の場合、結節性紅斑と見分けがつかないため、皮膚生検で診断を確定することが重要
紫斑(硝子圧法で消退しない)
色だけだと紅斑と鑑別が重要になることがある、硝子圧法で消退しないのが紫斑
皮膚の中で出血が起こっている状態が紫斑のため、紫斑の原因が血管自体か血液かを考える
血管損傷の原因
・物理的刺激
・血管炎(特にANCA関連や免疫複合体性(IgA血管炎など)などの小血管炎)
※PANなど中型血管炎は皮下組織の炎症の病態をとる
紫斑を見たら確認すること:隆起しているかどうか、palpable purpuraかどうか
・隆起している:血管炎を考え皮膚生検を行う
・隆起していない:物理的損傷や血液異常を考え内服歴や血小板・凝固機能異常を確認する
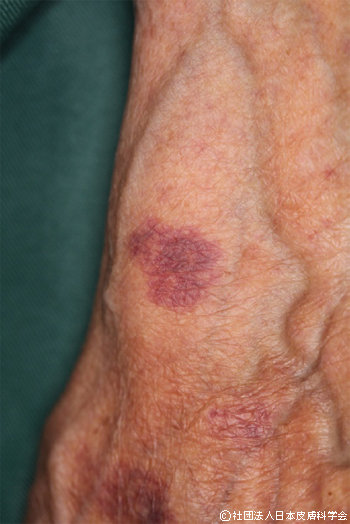
非炎症性紫斑
https://www.dermatol.or.jp/qa/qa35/q04.html
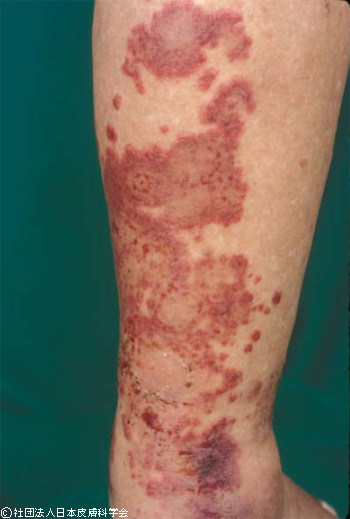
炎症性紫斑
https://www.dermatol.or.jp/qa/qa35/q04.html